वयस्कतामा प्रवेश गरेपछि, मानव श्रवणशक्ति बिस्तारै घट्दै जान्छ। प्रत्येक १० वर्षको उमेरमा, श्रवणशक्ति गुमाउने घटना लगभग दोब्बर हुन्छ, र ६० वर्षभन्दा माथिका दुई तिहाइ वयस्कहरू कुनै न कुनै प्रकारको क्लिनिकली महत्त्वपूर्ण श्रवणशक्ति गुमाउने समस्याबाट ग्रस्त हुन्छन्। श्रवणशक्ति गुमाउनु र सञ्चार कमजोरी, संज्ञानात्मक गिरावट, डिमेन्सिया, बढ्दो चिकित्सा लागत, र अन्य प्रतिकूल स्वास्थ्य परिणामहरू बीच सम्बन्ध छ।
सबैले आफ्नो जीवनकालभरि बिस्तारै उमेर-सम्बन्धित श्रवणशक्ति गुमाउने अनुभव गर्नेछन्। मानव श्रवण क्षमता भित्री कान (कोक्लिया) ले ध्वनिलाई तंत्रिका संकेतहरूमा सही रूपमा इन्कोड गर्न सक्छ कि सक्दैन भन्ने कुरामा निर्भर गर्दछ (जुन पछि सेरेब्रल कोर्टेक्सद्वारा प्रशोधन र अर्थमा डिकोड गरिन्छ)। कानबाट मस्तिष्कसम्मको बाटोमा हुने कुनै पनि रोगजनक परिवर्तनले श्रवणशक्तिमा प्रतिकूल प्रभाव पार्न सक्छ, तर कोक्लिया समावेश गर्ने उमेर-सम्बन्धित श्रवणशक्ति गुमाउने सबैभन्दा सामान्य कारण हो।
उमेर-सम्बन्धित श्रवणशक्ति हानिको विशेषता भनेको स्नायु संकेतहरूमा ध्वनि एन्कोड गर्न जिम्मेवार भित्री कानको श्रवण कपाल कोषहरूको क्रमिक क्षति हो। शरीरका अन्य कोषहरू भन्दा फरक, भित्री कानमा श्रवण कपाल कोषहरू पुन: उत्पन्न हुन सक्दैनन्। विभिन्न एटियोलोजीहरूको संचयी प्रभाव अन्तर्गत, यी कोषहरू बिस्तारै व्यक्तिको जीवनभर हराउनेछन्। उमेर-सम्बन्धित श्रवणशक्ति हानिको लागि सबैभन्दा महत्त्वपूर्ण जोखिम कारकहरूमा बुढ्यौली, हल्का छालाको रंग (जुन कोक्लियर पिग्मेन्टेसनको सूचक हो किनभने मेलानिनको कोक्लियामा सुरक्षात्मक प्रभाव हुन्छ), पुरुषत्व, र आवाजको जोखिम समावेश छ। अन्य जोखिम कारकहरूमा मधुमेह, धूम्रपान र उच्च रक्तचाप जस्ता हृदय रोग जोखिम कारकहरू समावेश छन्, जसले कोक्लियर रक्त नलीहरूको माइक्रोभास्कुलर चोट निम्त्याउन सक्छ।
वयस्कतामा प्रवेश गर्दा मानव श्रवणशक्ति बिस्तारै घट्दै जान्छ, विशेष गरी जब उच्च-फ्रिक्वेन्सी ध्वनिहरू सुन्ने कुरा आउँछ। उमेरसँगै क्लिनिकली महत्त्वपूर्ण श्रवणशक्ति हानिको घटना बढ्दै जान्छ, र प्रत्येक १० वर्षको उमेरमा, श्रवणशक्ति हानिको घटना लगभग दोब्बर हुन्छ। त्यसकारण, ६० वर्षभन्दा माथिका दुई तिहाइ वयस्कहरू कुनै न कुनै प्रकारको क्लिनिकली महत्त्वपूर्ण श्रवणशक्ति हानिबाट ग्रस्त हुन्छन्।
महामारी विज्ञान अध्ययनहरूले श्रवणशक्तिमा कमी र सञ्चार अवरोधहरू, संज्ञानात्मक गिरावट, डिमेन्सिया, बढ्दो चिकित्सा लागत, र अन्य प्रतिकूल स्वास्थ्य परिणामहरू बीचको सम्बन्ध देखाएको छ। विगत एक दशकमा, अनुसन्धानले विशेष गरी संज्ञानात्मक गिरावट र डिमेन्सियामा श्रवणशक्तिको प्रभावमा केन्द्रित भएको छ, यस प्रमाणको आधारमा, डिमेन्सियामा ल्यान्सेट आयोगले २०२० मा निष्कर्ष निकालेको थियो कि मध्यम र वृद्ध उमेरमा श्रवणशक्तिमा कमी डिमेन्सिया विकासको लागि सबैभन्दा ठूलो सम्भावित परिमार्जनयोग्य जोखिम कारक हो, जुन सबै डिमेन्सिया केसहरूको ८% हो। यो अनुमान गरिएको छ कि श्रवणशक्तिमा कमीले संज्ञानात्मक गिरावट र डिमेन्सियाको जोखिम बढाउने मुख्य संयन्त्र भनेको श्रवणशक्तिमा कमी र संज्ञानात्मक भारमा अपर्याप्त श्रवणशक्तिको प्रतिकूल प्रभाव हो, मस्तिष्क शोष, र सामाजिक अलगाव।
उमेरसँग सम्बन्धित श्रवणशक्तिमा ह्रास समयसँगै दुवै कानमा बिस्तारै र सूक्ष्म रूपमा प्रकट हुनेछ, स्पष्ट ट्रिगर घटनाहरू बिना। यसले ध्वनिको श्रवणशक्ति र स्पष्टता, साथै मानिसहरूको दैनिक सञ्चार अनुभवलाई असर गर्नेछ। हल्का श्रवणशक्तिमा ह्रास भएका व्यक्तिहरूले प्रायः आफ्नो श्रवणशक्ति घट्दै गएको महसुस गर्दैनन् र बरु अस्पष्ट बोली र पृष्ठभूमिको आवाज जस्ता बाह्य कारकहरूको कारणले गर्दा उनीहरूको श्रवणशक्तिमा कठिनाइहरू हुन्छन् भन्ने विश्वास गर्छन्। गम्भीर श्रवणशक्तिमा ह्रास भएका व्यक्तिहरूले शान्त वातावरणमा पनि बोली स्पष्टता समस्याहरू बिस्तारै देख्नेछन्, जबकि कोलाहलपूर्ण वातावरणमा कुरा गर्दा थकित महसुस हुनेछ किनभने कम बोली संकेतहरू प्रशोधन गर्न थप संज्ञानात्मक प्रयास आवश्यक पर्दछ। सामान्यतया, परिवारका सदस्यहरूलाई बिरामीको श्रवणशक्तिमा कठिनाइहरूको बारेमा राम्रोसँग बुझाइ हुन्छ।
बिरामीको श्रवण समस्याहरूको मूल्याङ्कन गर्दा, यो बुझ्नु महत्त्वपूर्ण छ कि व्यक्तिको श्रवणको धारणा चार कारकहरूमा निर्भर गर्दछ: आगमन ध्वनिको गुणस्तर (जस्तै पृष्ठभूमि आवाज वा प्रतिध्वनि भएका कोठाहरूमा बोली संकेतहरूको क्षीणन), मध्य कानबाट कोक्लिया (अर्थात् प्रवाहकीय श्रवण) मा ध्वनि प्रसारणको यान्त्रिक प्रक्रिया, कोक्लियाले ध्वनि संकेतहरूलाई तंत्रिका विद्युतीय संकेतहरूमा रूपान्तरण गर्ने र मस्तिष्कमा प्रसारण गर्ने (अर्थात् सेन्सोरिनल श्रवण), र सेरेब्रल कोर्टेक्सले तंत्रिका संकेतहरूलाई अर्थमा डिकोड गर्ने (अर्थात् केन्द्रीय श्रवण प्रशोधन)। जब बिरामीले श्रवण समस्याहरू पत्ता लगाउँछ, कारण माथि उल्लेख गरिएका चार भागहरू मध्ये कुनै पनि हुन सक्छ, र धेरै अवस्थामा, श्रवण समस्या स्पष्ट हुनु अघि नै एक भन्दा बढी भागहरू प्रभावित भइसकेका हुन्छन्।
प्रारम्भिक क्लिनिकल मूल्याङ्कनको उद्देश्य बिरामीलाई सजिलै उपचार गर्न सकिने कन्डक्टिभ श्रवणशक्ति क्षति वा अन्य प्रकारका श्रवणशक्ति क्षति छ कि छैन भनेर मूल्याङ्कन गर्नु हो जसको लागि ओटोलरीङ्गोलोजिस्टद्वारा थप मूल्याङ्कन आवश्यक पर्न सक्छ। पारिवारिक चिकित्सकहरूद्वारा उपचार गर्न सकिने कन्डक्टिभ श्रवणशक्ति क्षतिमा ओटिटिस मिडिया र सेरुमेन एम्बोलिज्म समावेश छ, जुन चिकित्सा इतिहास (जस्तै कान दुखाइसँगै तीव्र सुरुवात, र माथिल्लो श्वासप्रश्वास नलीको संक्रमणसँगै कानको पूर्णता) वा ओटोस्कोपी परीक्षण (जस्तै कानको नहरमा पूर्ण सेरुमेन एम्बोलिज्म) को आधारमा निर्धारण गर्न सकिन्छ। ओटोलरीङ्गोलोजिस्टद्वारा थप मूल्याङ्कन वा परामर्श आवश्यक पर्ने श्रवणशक्ति क्षतिका लक्षणहरू र संकेतहरूमा कानबाट डिस्चार्ज, असामान्य ओटोस्कोपी, लगातार टिनिटस, चक्कर लाग्ने, श्रवणशक्तिमा उतारचढाव वा असममितता, वा कन्डक्टिभ कारणहरू बिना अचानक श्रवणशक्ति क्षति (जस्तै मध्य कानको बहाव) समावेश छन्।
अचानक सेन्सोरिनल श्रवणशक्ति गुमाउनु भनेको कानको नसा रोग विशेषज्ञ (सुरु भएको ३ दिन भित्र) द्वारा तत्काल मूल्याङ्कन आवश्यक पर्ने केही श्रवणशक्ति गुमाउनु हो, किनकि प्रारम्भिक निदान र ग्लुकोकोर्टिकोइड हस्तक्षेपको प्रयोगले श्रवणशक्ति निको हुने सम्भावनालाई सुधार गर्न सक्छ। अचानक सेन्सोरिनल श्रवणशक्ति गुमाउनु अपेक्षाकृत दुर्लभ छ, वार्षिक १/१०००० घटनाहरू सहित, प्रायः ४० वर्ष वा माथिका वयस्कहरूमा। प्रवाहकीय कारणहरूले गर्दा हुने एकतर्फी श्रवणशक्ति गुमाउनुको तुलनामा, अचानक सेन्सोरिनल श्रवणशक्ति गुमाउनु भएका बिरामीहरूले सामान्यतया एउटा कानमा तीव्र, पीडारहित श्रवणशक्ति गुमाउने रिपोर्ट गर्छन्, जसको परिणामस्वरूप अरूले बोलेको सुन्न वा बुझ्न लगभग पूर्ण रूपमा असक्षम हुन्छ।
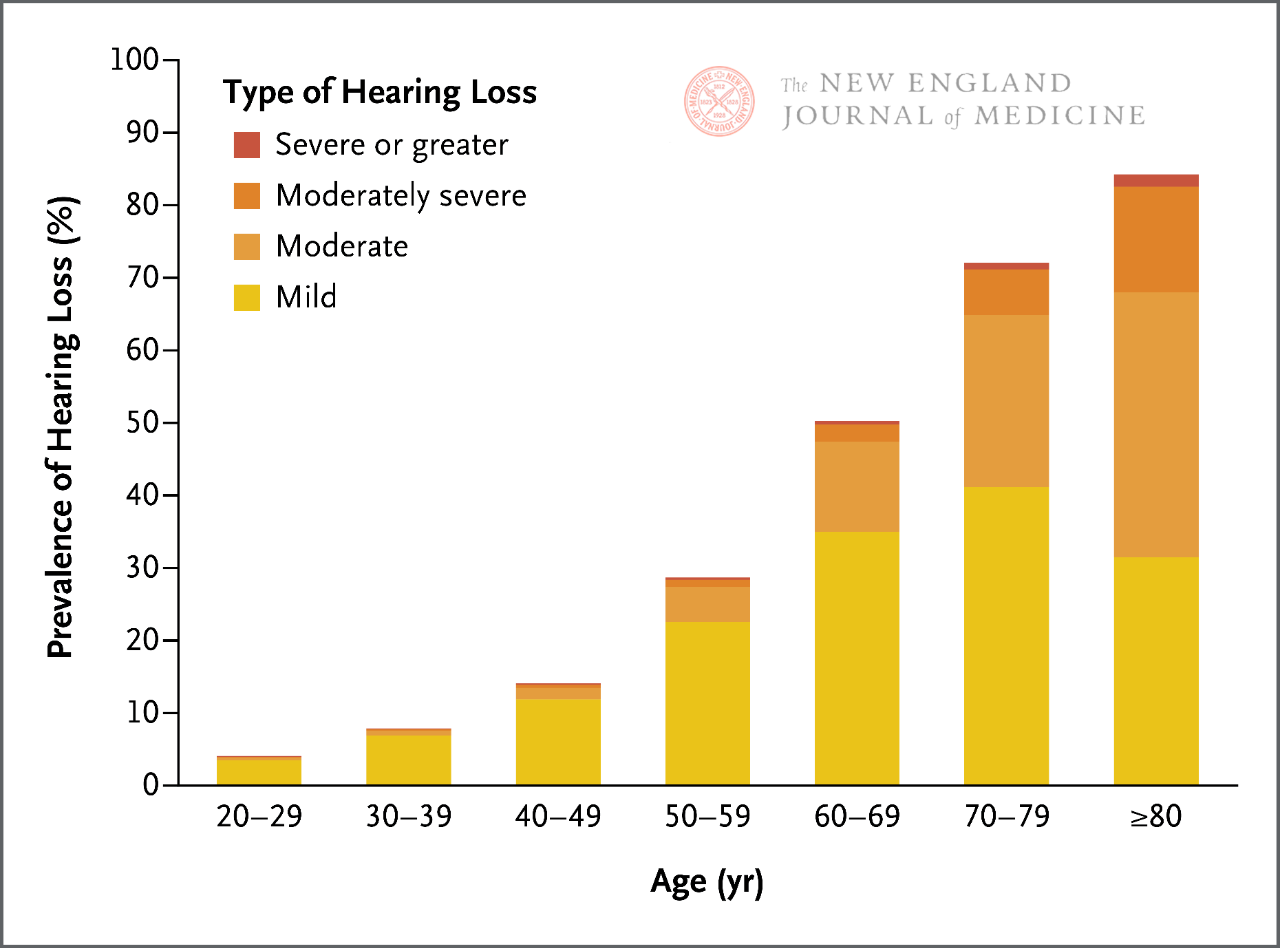
श्रवणशक्ति गुमाउने परीक्षण र औंला घुमाउने परीक्षणहरू सहित श्रवणशक्ति गुमाउने स्क्रिनिङका लागि हाल धेरै बेडसाइड विधिहरू छन्। यद्यपि, यी परीक्षण विधिहरूको संवेदनशीलता र विशिष्टता धेरै फरक हुन्छ, र बिरामीहरूमा उमेर-सम्बन्धित श्रवणशक्ति गुमाउने सम्भावनाको आधारमा तिनीहरूको प्रभावकारिता सीमित हुन सक्छ। यो विशेष गरी ध्यान दिनु महत्त्वपूर्ण छ कि व्यक्तिको जीवनभर श्रवणशक्ति बिस्तारै घट्दै जाँदा (चित्र १), स्क्रिनिङ नतिजाहरू जे भए पनि, यो अनुमान गर्न सकिन्छ कि बिरामीको उमेर, श्रवणशक्ति गुमाउने संकेत गर्ने लक्षणहरू, र कुनै अन्य क्लिनिकल कारणहरूको आधारमा उमेर-सम्बन्धित श्रवणशक्ति गुमाउने निश्चित डिग्री छ।
श्रवणशक्तिमा भएको क्षति पुष्टि गर्नुहोस् र मूल्याङ्कन गर्नुहोस् र श्रवणविद्लाई पठाउनुहोस्। श्रवण मूल्याङ्कन प्रक्रियाको क्रममा, चिकित्सकले बिरामीको श्रवणशक्ति परीक्षण गर्न ध्वनिरोधी कोठामा क्यालिब्रेटेड अडियोमिटर प्रयोग गर्छन्। १२५-८००० हर्ट्जको दायरा भित्र डेसिबलमा बिरामीले भरपर्दो रूपमा पत्ता लगाउन सक्ने न्यूनतम ध्वनि तीव्रता (अर्थात् श्रवणशक्ति थ्रेसहोल्ड) को मूल्याङ्कन गर्नुहोस्। कम श्रवणशक्ति थ्रेसहोल्डले राम्रो श्रवणशक्तिलाई जनाउँछ। बालबालिका र युवा वयस्कहरूमा, सबै फ्रिक्वेन्सीहरूको लागि श्रवणशक्ति थ्रेसहोल्ड ० डीबीको नजिक हुन्छ, तर उमेर बढ्दै जाँदा, श्रवणशक्ति बिस्तारै घट्छ र श्रवणशक्ति थ्रेसहोल्ड बिस्तारै बढ्छ, विशेष गरी उच्च-फ्रिक्वेन्सी ध्वनिहरूको लागि। विश्व स्वास्थ्य संगठनले व्यक्तिको श्रवणशक्तिको औसत थ्रेसहोल्डको आधारमा वाणीको लागि सबैभन्दा महत्त्वपूर्ण ध्वनि फ्रिक्वेन्सीहरू (५००, १०००, २०००, र ४००० हर्ट्ज) मा श्रवणशक्ति वर्गीकृत गर्दछ, जसलाई चार फ्रिक्वेन्सी शुद्ध टोन औसत [PTA4] भनिन्छ। चिकित्सकहरू वा बिरामीहरूले PTA4 मा आधारित कार्य र उपयुक्त व्यवस्थापन रणनीतिहरूमा बिरामीको श्रवणशक्ति स्तरको प्रभाव बुझ्न सक्छन्। श्रवण परीक्षणको क्रममा गरिएका अन्य परीक्षणहरू, जस्तै हड्डी प्रवाह श्रवण परीक्षण र भाषा समझले पनि श्रवणशक्ति गुमाउनुको कारण प्रवाहकीय श्रवणशक्ति गुमाउनु हो वा केन्द्रीय श्रवण प्रशोधन श्रवणशक्ति गुमाउनु हो भनेर छुट्याउन मद्दत गर्न सक्छ, र उपयुक्त श्रवण पुनर्वास योजनाहरूको लागि मार्गदर्शन प्रदान गर्न सक्छ।
उमेर-सम्बन्धित श्रवणशक्ति हानिलाई सम्बोधन गर्ने मुख्य क्लिनिकल आधार भनेको प्रभावकारी सञ्चार, दैनिक गतिविधिहरूमा सहभागिता र सुरक्षालाई प्रवर्द्धन गर्न श्रवण वातावरणमा बोली र अन्य ध्वनिहरू (जस्तै संगीत र ध्वनि अलार्महरू) को पहुँच सुधार गर्नु हो। हाल, उमेर-सम्बन्धित श्रवणशक्ति हानिको लागि कुनै पुनर्स्थापना उपचार छैन। यस रोगको व्यवस्थापन मुख्यतया श्रवण सुरक्षा, आगमन श्रवण संकेतहरूको गुणस्तर अनुकूलन गर्न सञ्चार रणनीतिहरू अपनाउने (प्रतिस्पर्धी पृष्ठभूमि आवाजभन्दा बाहिर), र श्रवण यन्त्रहरू र कोक्लियर इम्प्लान्टहरू र अन्य श्रवण प्रविधिहरूको प्रयोगमा केन्द्रित छ। लाभार्थी जनसंख्यामा (श्रवणद्वारा निर्धारण गरिएको) श्रवण यन्त्र वा कोक्लियर इम्प्लान्टहरूको प्रयोग दर अझै पनि धेरै कम छ।
श्रवण सुरक्षा रणनीतिहरूको केन्द्रबिन्दु ध्वनि स्रोतबाट टाढा रहेर वा ध्वनि स्रोतको भोल्युम घटाएर ध्वनिको जोखिम कम गर्नु हो, साथै आवश्यक परेमा श्रवण सुरक्षा उपकरणहरू (जस्तै इयरप्लगहरू) प्रयोग गर्नु हो। सञ्चार रणनीतिहरूमा मानिसहरूलाई आमनेसामने कुराकानी गर्न प्रोत्साहित गर्ने, कुराकानीको क्रममा हातको लम्बाइ टाढा राख्ने र पृष्ठभूमिको आवाज कम गर्ने समावेश छ। आमनेसामने कुराकानी गर्दा, श्रोताले स्पष्ट श्रवण संकेतहरू प्राप्त गर्न सक्छन् साथै वक्ताको अनुहारको भाव र ओठको चाल देख्न सक्छन्, जसले केन्द्रीय स्नायु प्रणालीलाई वाणी संकेतहरू डिकोड गर्न मद्दत गर्दछ।
उमेरसँग सम्बन्धित श्रवणशक्ति गुमाउने उपचारको लागि श्रवण यन्त्रहरू मुख्य हस्तक्षेप विधि बनेको छ। श्रवण यन्त्रहरूले ध्वनिलाई प्रवर्द्धन गर्न सक्छन्, र थप उन्नत श्रवण यन्त्रहरूले दिशात्मक माइक्रोफोन र डिजिटल सिग्नल प्रशोधन मार्फत इच्छित लक्ष्य ध्वनिको सिग्नल-टु-नोइज अनुपात पनि सुधार गर्न सक्छन्, जुन कोलाहलपूर्ण वातावरणमा सञ्चार सुधार गर्न महत्त्वपूर्ण छ।
हल्का देखि मध्यम श्रवणशक्ति गुमाउने वयस्कहरूका लागि प्रिस्क्रिप्शन बिनाको श्रवण यन्त्रहरू उपयुक्त हुन्छन्। PTA4 मान सामान्यतया ६० dB भन्दा कम हुन्छ, र यो जनसंख्या सबै श्रवणशक्ति गुमाउने बिरामीहरूको ९०% देखि ९५% हो। यसको तुलनामा, प्रिस्क्रिप्शन बिनाको श्रवण यन्त्रहरूमा उच्च ध्वनि आउटपुट स्तर हुन्छ र यो गम्भीर श्रवणशक्ति गुमाउने वयस्कहरूका लागि उपयुक्त हुन्छ, तर श्रवण पेशेवरहरूबाट मात्र प्राप्त गर्न सकिन्छ। बजार परिपक्व भएपछि, ओभर-द-काउन्टर श्रवण यन्त्रहरूको मूल्य उच्च-गुणस्तरको वायरलेस इयरप्लगहरूसँग तुलना गर्न सकिने अपेक्षा गरिएको छ। श्रवण यन्त्रको प्रदर्शन वायरलेस इयरबडहरूको नियमित विशेषता बन्दै जाँदा, ओभर-द-काउन्टर श्रवण यन्त्रहरू अन्ततः वायरलेस इयरबडहरू भन्दा फरक नहुन सक्छ।
यदि श्रवणशक्तिमा गम्भीर क्षति छ (PTA4 मान सामान्यतया ≥ 60 dB) र श्रवणयन्त्र प्रयोग गरेपछि पनि अरूलाई बुझ्न गाह्रो छ भने, कोक्लियर इम्प्लान्ट शल्यक्रिया स्वीकार गर्न सकिन्छ। कोक्लियर इम्प्लान्टहरू स्नायु प्रोस्थेटिक उपकरणहरू हुन् जसले ध्वनिलाई एन्कोड गर्दछ र कोक्लियर स्नायुहरूलाई प्रत्यक्ष रूपमा उत्तेजित गर्दछ। यो बाह्य रोगी शल्यक्रियाको क्रममा ओटोलरीङ्गोलोजिस्टद्वारा प्रत्यारोपण गरिन्छ, जसमा लगभग 2 घण्टा लाग्छ। इम्प्लान्टेशन पछि, बिरामीहरूलाई कोक्लियर इम्प्लान्ट मार्फत प्राप्त गरिएको श्रवणशक्तिमा अनुकूलन गर्न र अर्थपूर्ण भाषा र ध्वनिको रूपमा तंत्रिका विद्युतीय उत्तेजना बुझ्न 6-12 महिना लाग्छ।
पोस्ट समय: मे-२५-२०२४